Systemic Lupus Erythematosus (SLE) adalah penyakit reumatik autoimun yang menyerang jaringan ikat di seluruh tubuh, termasuk mata. Untuk mendiagnosis SLE, diperlukan pemeriksaan yang beragam dan dicocokkan dengan manifestasi klinis lupus yang mungkin melibatkan sistem tubuh secara umum atau spesifik hanya pada mata. Sekitar sepertiga dari penderita SLE mengalami masalah pada mata, mulai dari kelainan ringan hingga yang dapat membahayakan penglihatan. Manifestasi SLE pada mata mencakup keratokonjungtivitis sicca, uveitis, dan kelainan pada segmen posterior mata.
Keterlibatan jaringan orbita pada SLE jarang terjadi. Kelainan ini meliputi inflamasi orbita, miositis (infark otot orbita), eksoftalmus, panniculitis, inflamasi pada jaringan subkutan orbita, serta edema orbita. Gejala yang sering muncul meliputi oftalmoplegia, penurunan penglihatan, proptosis, lesi/benjolan pada kelopak mata, dan inflamasi orbita.
Mata kering akibat SLE dapat disebabkan oleh kekurangan air mata atau peningkatan evaporasi air mata. Patofisiologi mata kering pada SLE melibatkan infiltrasi seluler pada kelenjar sebasea dan serosa yang berperan dalam produksi air mata dan menjaga integritasnya, serta disregulasi ekspresi sitokin proinflamasi. Patogenesis mata kering evaporatif pada SLE disebabkan oleh infiltrasi sel inflamasi yang berlebihan pada kelenjar Meibom, atrofi kelenjar, dan peningkatan jumlah pembuluh darah di sekitar kelenjar Meibom. Penderita SLE seringkali mengalami gejala mata kering yang berat, yang mengakibatkan penurunan sensitivitas mata. Selanjutnya, hal ini mengurangi rangsangan pada kelenjar lakrimal, menurunkan produksi air mata, dan memicu lingkaran setan yang memperburuk kondisi mata kering. Selain itu, akibat keratokonjungtivitis sicca, dapat terjadi keratitis ulseratif dan infektif.
Blefaritis pada pasien SLE dapat terjadi baik secara unilateral maupun bilateral. Salah satu komplikasi SLE yang melibatkan tepi kelopak mata adalah madarosis. Selain itu, akumulasi imunoglobulin pada jaringan dapat menyebabkan episkleritis pada pasien SLE. Episkleritis ditandai dengan adanya dilatasi pembuluh darah superfisial yang membaik dengan pemberian fenilefrin topikal.
Dalam sebuah meta-analisis oleh Cheng et al, manifestasi okular pada pasien SLE biasanya muncul secara perlahan-lahan, terjadi pada 28% pasien secara asimptomatis. Kelainan yang paling sering ditemukan adalah mata kering pada 30% pasien dan keratokonjungtivitis sicca pada 26% pasien. Retinopati terjadi pada 10% pasien dan diduga berhubungan dengan antibodi antifosfolipid. Kejadian retinopati juga meningkat secara signifikan pada pasien dengan nefropati lupus (RR=2,29) atau neuropsikiatri SLE (RR=1,95).
Pengobatan SLE menggunakan hidroksiklorokuin (HCQ) telah diketahui dapat menyebabkan komplikasi pada mata, yaitu toksisitas pada retina. Diketahui bahwa HCQ memerlukan waktu sekitar 1 bulan untuk mulai bekerja dan sekitar 6 bulan untuk sepenuhnya dieliminasi dari dalam tubuh. Mekanisme yang mendasari terjadinya toksisitas HCQ pada retina adalah adanya akumulasi HCQ di lapisan retina luar (outer retinal layer) yang menyebabkan edema makula dan/atau depigmentasi granular bilateral pada epitel pigmen retina di makula akibat paparan obat secara terus-menerus. Hal ini kemudian dapat berkembang menjadi atrofi bull’s eye dengan cincin konsentris hipopigmentasi dan hiperpigmentasi yang mengelilingi fovea. Perubahan patologis ini dapat meluas ke area fundus lainnya, kemudian menyebabkan atrofi yang semakin luas.
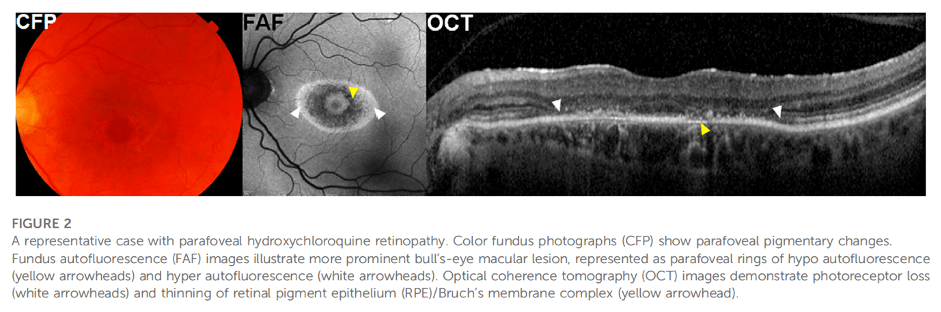
Gambar 1. Perubahan retina pada retinopati akibat HCQ berupa lesi macula berbentuk bull’s eye dan penipisan epitel pigmen retina.
Sumber: Yusuf et al. Front Pharmacol. 2023;14(May):1–29.
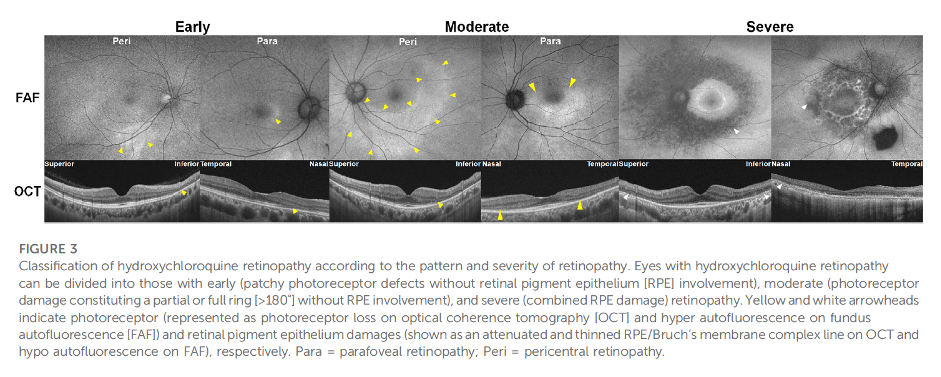
Gambar 2. Klasifikasi retinopati akibat HCQ berdasarkan derajat keparahannya (early, moderate, dan severe).
Sumber: Yusuf et al. Front Pharmacol. 2023;14(May):1–29.
Meskipun jarang terjadi, retinopati akibat HCQ dapat menimbulkan masalah yang serius, dimana penurunan visus yang terjadi bersifat ireversibel dan bahkan dapat berprogresi menjadi lebih berat. Oleh karena itu, sesuai rekomendasi yang sudah ada, klinisi dianjurkan melakukan pemeriksaan mata untuk mendeteksi adanya kelainan mata pada pasien SLE sebelum memberikan HCQ. Modalitas skrining yang dapat digunakan untuk mendeteksi retinopati akibat HCQ meliputi Optical Coherence Tomography (OCT), Fundus Autofluorescence (FAF), Multifocal Electroretinogram, dan Automated Perimetry.

Gambar 3. Modalitas skrining retinopati akibat HCQ yang dianjurkan
Sumber: Rekomendasi Perhimpunan Reumatologi Indonesia: Diagnosis dan Pengelolaan Lupus Eritematosus Sistemik. 2019.

Gambar 4. Rekomendasi waktu pemeriksaan skrining mata pada pasien lupus yang mengonsumsi HCQ
Sumber: Rekomendasi Perhimpunan Reumatologi Indonesia: Diagnosis dan Pengelolaan Lupus Eritematosus Sistemik. 2019.
Penelitian oleh Abdelbaky et al menunjukkan bahwa retinopati akibat HCQ terjadi pada 6,3% pasien SLE yang diresepkan HCQ. Penelitian ini juga menyelidiki faktor risiko terkait retinopati HCQ, dan ditemukan bahwa faktor risiko yang signifikan adalah durasi terapi HCQ dan dosis kumulatif HCQ. Risiko terjadinya retinopati diperkirakan sebesar 1% pada 5 tahun pertama penggunaan HCQ, kemudian meningkat menjadi 1,8% pada 6-10 tahun, hingga mencapai 3,3% pada 11-15 tahun penggunaan HCQ. Penelitian-penelitian yang sudah ada menekankan bahwa dosis kumulatif HCQ sebesar >5mg/kgBB per hari dapat meningkatkan risiko terjadinya retinopati.
Penggunaan HCQ jangka panjang dapat meningkatkan risiko pasien SLE untuk mengalami toksisitas pada retina. Hingga saat ini, HCQ adalah regimen pengobatan terbaik untuk mengontrol aktivitas penyakit pada SLE. Oleh karena itu, diperlukan evaluasi retina secara cermat untuk menghindari penghentian obat agar pengendalian aktivitas penyakit SLE tetap optimal. HCQ dapat digunakan dengan aman pada semua pasien SLE tanpa memandang usia, jenis kelamin, atau aktivitas penyakit SLE. Namun, klinisi dianjurkan melakukan pemeriksaan mata secara rutin pada pasien SLE yang menerima HCQ, terutama bagi pasien yang telah menggunakan HCQ selama lebih dari 5 tahun.
Daftar Pustaka:
- Musa M, Chukwuyem E, Ojo OM, Topah EK, Spadea L, Salati C, et al. Unveiling Ocular Manifestations in Systemic Lupus Erythematosus. J Clin Med. 2024;13(4).
- Cheng T, Gu X, Yang Z, Wang C, Chen Y, Zhao X. Clinical features of ocular damage in systemic lupus erythematosus and risk factors of hydroxychloroquine related complications. Surv Ophthalmol [Internet]. 2024 Jun 7; Available from: https://doi.org/10.1016/j.survophthal.2024.05.006
- Abdelbaky MSE, El Mamoun TA, Mabrouk FI, Hassan RM. Frequency and risk factors for hydroxychloroquine retinopathy among patients with systemic lupus erythematosus. Egypt J Intern Med. 2021;33(1).
- Yusuf IH, Charbel Issa P, Ahn SJ. Hydroxychloroquine-induced Retinal Toxicity. Front Pharmacol. 2023;14(May):1–29.
- Kao JH, Lai TT, Lu CH, Lan TY, Hsieh YT, Shen CY, et al. Characteristics and Potential Risk Factors of Hydroxychloroquine Retinopathy in Patients with Systemic Lupus Erythematosus: Focusing on Asian Population. J Ocul Pharmacol Ther. 2022;38(10):728–33.
- Perhimpunan Reumatologi Indonesia. Rekomendasi Perhimpunan Reumatologi Indonesia: Diagnosis dan Pengelolaan Lupus Eritematosus Sistemik. 2019.





Tinggalkan komentar